
Après 60 ans, la clé d’une bonne santé ne réside pas dans une simple liste d’examens subis, mais dans la mise en place d’un système de vigilance active où vous devenez le premier gardien de votre bien-être.
- Apprenez à décrypter les signaux faibles (tension, sommeil, peau) pour agir avant que les problèmes ne s’installent.
- Faites le tri dans vos médicaments pour éviter les interactions dangereuses, une cause majeure de chutes et de confusion.
- Stimulez votre cerveau et vos muscles de manière ciblée pour maintenir votre autonomie et votre vitalité.
Recommandation : Transformez votre approche de la santé en passant d’un suivi passif à une collaboration proactive avec votre médecin, armé des bons outils d’auto-surveillance.
L’entrée dans la soixantaine est souvent un moment paradoxal. On se sent globalement en forme, libéré des contraintes professionnelles, avec l’envie de profiter pleinement de ce nouveau chapitre. Pourtant, c’est aussi l’âge où la nécessité d’une surveillance médicale accrue se fait sentir. Face à cela, le réflexe commun est de chercher un « calendrier » d’examens, une sorte de liste de courses médicale à cocher : mammographie, test colorectal, visite chez l’ophtalmologue… Si ces dépistages organisés sont indispensables, ils ne représentent qu’une facette de la prévention.
Se contenter de suivre passivement ce calendrier, c’est confier entièrement sa santé à des examens périodiques, en oubliant l’essentiel : ce qui se passe entre deux rendez-vous. Le risque est de passer à côté de pathologies silencieuses qui s’installent sans bruit, comme l’hypertension artérielle ou la perte de masse musculaire. Mais si la véritable clé n’était pas seulement de subir des tests, mais de devenir un acteur éclairé de sa propre surveillance ? Si le plus puissant outil de prévention était votre capacité à écouter et interpréter les signaux, même les plus faibles, que votre corps vous envoie au quotidien ?
Cet article propose de dépasser la simple liste d’examens. Il a pour vocation de vous armer d’outils et de connaissances pour mettre en place une véritable routine de vigilance active. Nous explorerons ensemble comment surveiller efficacement les indicateurs vitaux à domicile, optimiser votre environnement médicamenteux et nutritionnel, et stimuler votre corps et votre esprit pour non seulement vivre plus longtemps, mais surtout, vivre mieux et en pleine possession de vos moyens.
Pour vous accompagner dans cette démarche proactive, nous avons structuré ce guide autour des piliers essentiels de votre santé. Vous y découvrirez des stratégies concrètes pour transformer la surveillance médicale en une habitude positive et responsabilisante.
Sommaire : Votre guide de la prévention active après 60 ans
- Pourquoi l’hypertension est-elle le « tueur silencieux » n°1 après la soixantaine ?
- Comment réaliser une auto-palpation ou un suivi de grains de beauté efficace à domicile ?
- Grippe, Zona, Pneumocoque : quels vaccins sont réellement indispensables selon votre profil ?
- L’erreur de cumuler trop d’ordonnances qui provoque des chutes et des confusions
- Quand consulter un spécialiste du sommeil face à des réveils nocturnes répétés ?
- Pourquoi manger un steak par jour ne suffit plus à maintenir vos muscles après 70 ans ?
- Pourquoi apprendre une nouvelle langue à 60 ans est-il plus efficace que les mots croisés pour le cerveau ?
- Comment obtenir une prescription de sport sur ordonnance pour traiter votre pathologie chronique ?
Pourquoi l’hypertension est-elle le « tueur silencieux » n°1 après la soixantaine ?
L’hypertension artérielle (HTA) est sans doute la pathologie silencieuse la plus redoutable après 60 ans. On l’appelle le « tueur silencieux » car elle ne provoque généralement aucun symptôme perceptible pendant des années, tout en endommageant progressivement les artères, le cœur, le cerveau et les reins. Avec l’âge, les parois des artères tendent à se rigidifier, ce qui augmente mécaniquement la pression sanguine. Non contrôlée, l’HTA est le principal facteur de risque d’accidents vasculaires cérébraux (AVC) et d’infarctus du myocarde, des événements dont le coût humain est dramatique et le coût financier considérable pour la collectivité. En France, la prise en charge médicale d’un AVC représente près de 3,5 milliards d’euros remboursés par l’Assurance maladie.
La simple mesure en consultation médicale peut être trompeuse, à cause de « l’effet blouse blanche » qui peut fausser les résultats. La solution la plus fiable est de devenir acteur de sa surveillance grâce à l’automesure tensionnelle à domicile. Cela permet d’obtenir des données objectives, répétées dans un environnement familier, qui sont beaucoup plus représentatives de votre tension artérielle réelle. C’est la première étape d’une vigilance active et la plus simple à mettre en œuvre.
Votre plan d’action : Protocole d’auto-surveillance avec tensiomètre
- Choisir le bon outil : Optez pour un tensiomètre automatique validé CE avec un brassard à placer sur le bras, reconnu pour être plus fiable que les modèles pour poignet.
- Appliquer la « règle des 3 » : Effectuez trois mesures le matin au lever et trois mesures le soir au coucher, et ce, pendant trois jours consécutifs avant votre consultation médicale.
- Tenir un journal de bord : Notez systématiquement tous les résultats obtenus, sans exception, sur un carnet dédié ou une application mobile.
- Calculer la moyenne fiable : Pour obtenir une valeur représentative, faites la moyenne de toutes les mesures en excluant celles du tout premier jour.
- Savoir quand alerter : Si la moyenne de vos mesures à domicile dépasse le seuil de 135/85 mmHg, il est impératif d’en informer votre médecin traitant.
En adoptant ce protocole simple, vous ne vous contentez plus de subir un contrôle ponctuel ; vous fournissez à votre médecin des données précieuses pour ajuster un traitement si nécessaire et, surtout, vous vous appropriez un indicateur clé de votre santé cardiovasculaire.
Comment réaliser une auto-palpation ou un suivi de grains de beauté efficace à domicile ?
Avec l’âge et l’accumulation de l’exposition au soleil tout au long de la vie, le risque de développer un cancer de la peau, notamment un mélanome, augmente significativement. Si le dépistage par un dermatologue reste la référence, une auto-surveillance mensuelle constitue un filet de sécurité essentiel pour détecter tout changement suspect le plus tôt possible. Il ne s’agit pas de se substituer au médecin, mais de devenir un observateur attentif de sa propre peau, capable de donner l’alerte au bon moment.
Pour un suivi rigoureux, l’approche la plus efficace consiste à établir une cartographie de votre peau. Les dermatologues utilisent des techniques de « body mapping » photographique pour suivre l’évolution des lésions dans le temps. Vous pouvez vous inspirer de cette méthode à la maison. L’idée est de créer un rituel simple mais systématique, en se basant sur une méthode mnémotechnique reconnue mondialement.
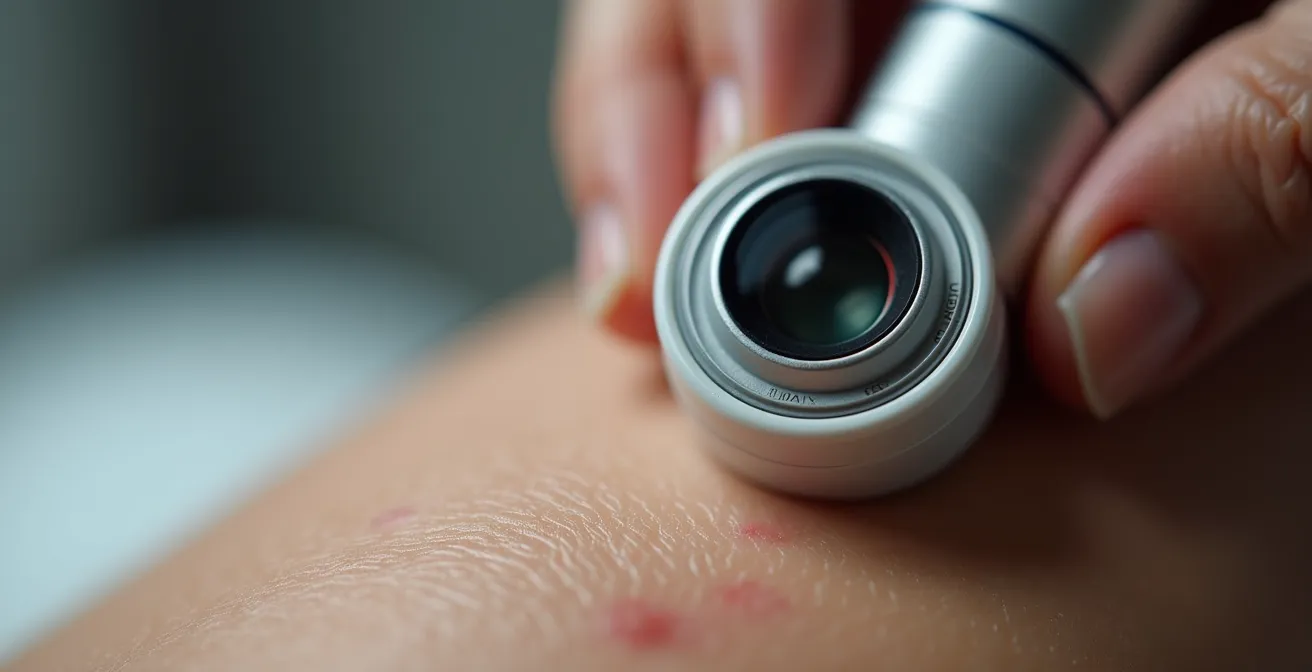
La méthode la plus simple et efficace pour l’auto-examen est la règle « ABCDE ». Elle offre un cadre précis pour évaluer chaque grain de beauté et identifier les signaux qui doivent vous alerter. Chaque lettre correspond à un critère spécifique à observer :
- A comme Asymétrie : un grain de beauté dont la forme n’est pas régulière, ovale ou ronde.
- B comme Bords irréguliers : les contours sont mal délimités, festonnés ou encochés.
- C comme Couleur non homogène : il présente un mélange de plusieurs couleurs (brun, noir, bleuâtre, rouge, blanc).
- D comme Diamètre : il est supérieur à 6 millimètres (la taille d’une gomme de crayon).
- E comme Évolution : il change rapidement de taille, de forme, de couleur, ou se met à saigner ou démanger.
Si vous observez un seul de ces signes, ou même une simple modification qui vous inquiète, n’attendez pas. Prenez rendez-vous avec votre médecin traitant ou un dermatologue. C’est cette vigilance qui permet une prise en charge précoce, augmentant considérablement les chances de guérison.
Grippe, Zona, Pneumocoque : quels vaccins sont réellement indispensables selon votre profil ?
La vaccination n’est pas qu’une affaire d’enfants. Avec l’âge, le système immunitaire devient moins performant (un phénomène appelé immunosenescence), nous rendant plus vulnérables à des infections qui peuvent être bénignes chez un adulte jeune mais sévères, voire mortelles, chez un senior. Maintenir son statut vaccinal à jour est donc une composante non négociable de la prévention active. Il est crucial de dépasser l’idée reçue que l’immunité acquise par le passé suffit.
Le mythe de l’immunité naturelle suffisante doit être démonté avec des données chiffrées car l’immunité acquise par des infections passées est insuffisante après 60 ans face à des virus qui mutent ou se réactivent comme le zona.
– Dr. Expert en vaccination senior, Guide de prévention vaccinale
Trois vaccins sont particulièrement importants après 65 ans : la grippe, le zona et le pneumocoque. Cependant, les recommandations et les prises en charge varient. Le tableau suivant synthétise les informations essentielles pour vous aider à y voir plus clair et à en discuter avec votre médecin.
| Vaccin | Fréquence après 60 ans | Prise en charge | Profils prioritaires |
|---|---|---|---|
| Grippe saisonnière | Annuelle | 100% remboursé | Tous les 65+ ans |
| Zona | Une fois entre 65-74 ans | Variable selon mutuelle | Immunodéprimés, diabétiques |
| Pneumocoque | Tous les 5 ans | 65% Sécurité sociale | Maladies respiratoires chroniques |
La vaccination contre la grippe est systématiquement recommandée et prise en charge car le virus change chaque année. Pour le zona (une réactivation douloureuse du virus de la varicelle) et le pneumocoque (une bactérie responsable de pneumonies graves), la décision se prendra au cas par cas, en fonction de votre état de santé général et de vos pathologies chroniques.
L’erreur de cumuler trop d’ordonnances qui provoque des chutes et des confusions
Avec les années, il est fréquent de voir les ordonnances s’allonger. Un médicament pour la tension, un autre pour le cholestérol, un somnifère occasionnel, un anti-douleur… C’est ce qu’on appelle la polymédication. Si chaque médicament est prescrit pour une bonne raison, leur accumulation peut créer un cocktail dangereux. Les interactions médicamenteuses, les effets secondaires cumulés et les dosages inadaptés sont une cause majeure et sous-estimée de problèmes graves chez les seniors, comme les chutes, la confusion mentale, ou les vertiges.
Le bilan est lourd : en France, les accidents liés à la polymédication sont responsables chaque année de 130 000 hospitalisations et d’environ 10 000 décès. Face à ce risque, la prévention active ne consiste pas à arrêter ses traitements seul, mais à initier une démarche de « déprescription » avec son médecin ou son pharmacien. L’objectif est de faire un bilan complet et honnête de tous les médicaments pris (y compris ceux sans ordonnance) pour ne garder que ce qui est réellement indispensable et bénéfique.
Ce bilan annuel de révision médicamenteuse est un acte de prévention majeur. Voici les étapes pour le préparer efficacement :
- Prendre un rendez-vous dédié : Demandez une consultation spécifiquement pour la révision de vos traitements.
- Apporter le « sac de médicaments » : Rassemblez absolument TOUS vos médicaments dans un sac : ceux prescrits par différents spécialistes, ceux en automédication, les compléments alimentaires…
- Faire l’inventaire : Passez en revue avec le médecin chaque médicament pour comprendre sa raison d’être actuelle. Le besoin a-t-il changé ?
- Identifier les doublons et l’inutile : Repérez les médicaments qui font double emploi ou ceux dont la prescription n’est plus justifiée.
- Planifier un arrêt sécurisé : Pour les médicaments à arrêter, un sevrage progressif est souvent nécessaire pour éviter les effets de rebond.
- Programmer un suivi : Un point à 3 mois permet d’évaluer les bienfaits de la déprescription (moins de fatigue, plus de clarté d’esprit…).
Loin d’être un signe de défiance envers le corps médical, cette révision est un acte de collaboration intelligente pour votre sécurité. Elle permet de s’assurer que votre balance bénéfice/risque reste toujours positive.
Quand consulter un spécialiste du sommeil face à des réveils nocturnes répétés ?
Un sommeil qui se fragmente, des réveils nocturnes fréquents, des difficultés à se rendormir… Ces troubles sont souvent banalisés après 60 ans, mis sur le compte du « vieillissement normal ». C’est une erreur. Un sommeil de mauvaise qualité n’est pas une fatalité et peut être le premier signe d’une pathologie sous-jacente comme l’apnée du sommeil, une insuffisance cardiaque ou même une dépression. Ignorer ces signaux, c’est prendre le risque de laisser une maladie s’installer et de subir les conséquences d’une fatigue chronique durant la journée : somnolence, troubles de l’humeur, et risque de chutes accru.
Avant de se tourner vers des somnifères, qui peuvent avoir des effets secondaires néfastes (confusion, dépendance), la démarche de vigilance active consiste à objectiver le problème. Pour cela, le meilleur outil est l’agenda du sommeil. Le tenir pendant deux semaines avant de consulter permet de fournir des informations factuelles et précieuses à votre médecin, qui pourra alors mieux orienter le diagnostic.
Voici ce que vous devriez noter scrupuleusement dans votre agenda du sommeil :
- Les heures exactes de coucher et de lever (y compris les siestes).
- Le nombre de réveils pendant la nuit et leur durée approximative.
- Les repas du soir et la consommation de boissons stimulantes (café, thé, alcool) dans la journée.
- Une évaluation de la qualité de votre sommeil chaque matin sur une échelle de 1 (très mauvais) à 10 (excellent).
- L’impact sur la journée suivante : niveau de fatigue, irritabilité, épisodes de somnolence.
Un sommeil de mauvaise qualité peut être le signe d’une maladie ou pathologie sous-jacente. Il ne faut pas hésiter à le signaler au médecin traitant.
– Assurance Maladie Paris, Guide santé pratique senior
Le seuil d’alerte généralement admis est de consulter si vous vous réveillez plus de trois fois par nuit, ou si vous mettez plus de 30 minutes à vous rendormir, et ce, plus de trois fois par semaine. Armé de votre agenda, votre médecin pourra décider si une consultation chez un spécialiste du sommeil est nécessaire pour réaliser des examens plus poussés, comme une polysomnographie.
Pourquoi manger un steak par jour ne suffit plus à maintenir vos muscles après 70 ans ?
La sarcopénie, ou la perte de masse et de force musculaires liée à l’âge, est l’un des phénomènes les plus insidieux du vieillissement. Elle s’installe progressivement et est directement responsable d’une perte d’autonomie, d’un risque de chute accru et d’un ralentissement global du métabolisme. Beaucoup pensent qu’il suffit de continuer à manger de la viande pour contrer ce phénomène. C’est une vision simpliste qui ignore un mécanisme biologique clé : la résistance anabolique.
Après 70 ans, les muscles deviennent « sourds » aux signaux de construction envoyés par les protéines. Pour un même apport en protéines, un muscle de 70 ans réagira beaucoup moins qu’un muscle de 30 ans. Il ne suffit donc plus de manger des protéines, il faut en manger plus et mieux pour « réveiller » la synthèse musculaire. Les experts recommandent non seulement d’augmenter l’apport global, mais surtout de s’assurer d’atteindre un seuil de 25-30g de protéines à chaque repas, en incluant des sources riches en leucine, un acide aminé qui agit comme un véritable interrupteur pour la construction musculaire.
Voici un exemple de plan nutritionnel simple pour atteindre ces objectifs, même avec un budget maîtrisé :
- Petit-déjeuner : 2 œufs brouillés accompagnés d’un yaourt grec ou de fromage blanc (environ 20g de protéines).
- Déjeuner : Une assiette de lentilles avec une portion de poisson ou de volaille (environ 30g de protéines).
- Collation : Une poignée d’amandes ou une boisson à base de poudre de protéines de lactosérum (whey), très riche en leucine (15-20g de protéines).
- Dîner : Un filet de poisson ou une portion de tofu avec des légumineuses (environ 25g de protéines).
En effet, pour vaincre la résistance anabolique, la nutrition seule ne suffit pas. Il faut l’associer à des exercices en résistance (avec des élastiques, des poids légers ou même le poids du corps) au moins deux fois par semaine. Cette combinaison « nutrition + exercice » est le duo gagnant pour maintenir votre force, votre mobilité et votre indépendance.
Pourquoi apprendre une nouvelle langue à 60 ans est-il plus efficace que les mots croisés pour le cerveau ?
Maintenir son cerveau en forme est une préoccupation majeure en vieillissant. Pour cela, beaucoup se tournent vers les mots croisés, le Sudoku ou les jeux de mémoire. Si ces activités ne sont pas inutiles, elles relèvent principalement de la « maintenance » : elles sollicitent des connaissances et des circuits neuronaux déjà acquis. Pour véritablement protéger son cerveau du déclin cognitif, il faut aller plus loin et se lancer dans la « construction », c’est-à-dire dans un apprentissage complexe qui force le cerveau à créer de nouvelles connexions. C’est ce qu’on appelle renforcer sa réserve cognitive.
L’apprentissage d’une nouvelle langue est l’exemple parfait de cette stimulation constructive. Contrairement aux mots croisés, qui sont une activité souvent solitaire et répétitive, apprendre une langue engage de multiples zones du cerveau simultanément : la mémoire (vocabulaire), la logique (grammaire), l’audition (compréhension) et la motricité (prononciation). De plus, cela ouvre la porte à de nouvelles interactions sociales, un facteur clé de la santé cérébrale. C’est un effort plus exigeant, mais infiniment plus payant sur le long terme.
La différence d’impact entre ces deux types d’activités est significative, comme le montre cette comparaison :
| Activité | Type de stimulation | Création de connexions | Impact social |
|---|---|---|---|
| Mots croisés | Maintenance (utilise l’acquis) | Faible | Activité souvent solitaire |
| Nouvelle langue | Construction (crée du nouveau) | Élevée | Ouvre à des interactions sociales |
Se lancer dans l’apprentissage de l’italien, de l’espagnol ou de toute autre langue à 60, 70 ou 80 ans n’est donc pas une simple lubie. C’est un investissement direct dans votre capital cérébral, une manière proactive de construire un rempart contre le vieillissement cognitif et de prolonger votre autonomie intellectuelle.
À retenir
- La prévention la plus efficace après 60 ans est la vigilance active : apprenez à utiliser des outils d’auto-surveillance (tensiomètre, agenda du sommeil) pour devenir acteur de votre santé.
- La déprescription est un acte de prévention majeur : révisez annuellement vos médicaments avec votre médecin pour éviter les interactions dangereuses et les effets secondaires cumulés.
- Pour votre cerveau et vos muscles, privilégiez la stimulation constructive (apprendre une langue, exercices en résistance) à la simple maintenance (mots croisés, marche simple) pour lutter efficacement contre le vieillissement.
Comment obtenir une prescription de sport sur ordonnance pour traiter votre pathologie chronique ?
Nous avons vu l’importance de l’activité physique pour les muscles et le cerveau. Mais pour de nombreuses personnes atteintes d’une Affection de Longue Durée (ALD) comme le diabète, l’hypertension ou les suites d’un cancer, l’idée de faire du sport peut être intimidante. C’est ici qu’intervient une véritable révolution dans la prévention : le sport sur ordonnance, ou Activité Physique Adaptée (APA). Le concept est simple : l’activité physique n’est plus seulement un loisir, elle devient une partie intégrante du traitement, prescrite par un médecin et encadrée par un professionnel qualifié.
L’objectif n’est pas de vous transformer en athlète, mais de vous proposer un programme sur mesure, adapté à votre pathologie, vos capacités et vos envies, pour en tirer un maximum de bénéfices thérapeutiques. Les résultats sont probants, notamment dans la prévention des chutes, un fléau chez les seniors. Un programme d’APA bien mené peut permettre d’atteindre l’objectif gouvernemental de réduire de 20% les chutes mortelles ou invalidantes.
Obtenir une prescription et démarrer un programme d’APA est une démarche structurée. Voici le guide pratique pour y parvenir :
- Étape 1 – Vérifier votre éligibilité : Le dispositif est principalement destiné aux personnes en ALD (diabète, post-cancer, hypertension, BPCO, etc.). Parlez-en à votre médecin.
- Étape 2 – Obtenir la prescription : Le médecin traitant est au cœur du dispositif. Il réalise un bilan et vous délivre une prescription médicale d’APA.
- Étape 3 – Trouver un professionnel agréé : Vous devez ensuite rechercher un enseignant en APA, un professionnel de santé (kinésithérapeute) ou un éducateur sportif formé, souvent via des annuaires régionaux ou des maisons « Sport-Santé ».
- Étape 4 – Débuter le programme : Après un premier bilan avec le professionnel, vous commencerez un programme personnalisé (gym douce, aquagym, renforcement musculaire…).
- Étape 5 – Vérifier la prise en charge : Renseignez-vous auprès de votre mutuelle, de votre mairie ou de votre CPAM, car de plus en plus d’organismes proposent une aide financière.
Envisager le sport sur ordonnance, c’est faire le pas décisif pour transformer les conseils de santé en un plan d’action concret, sécurisé et efficace. C’est l’étape ultime pour mettre toutes les chances de votre côté et aborder les années à venir avec force, équilibre et confiance. Discutez-en avec votre médecin traitant ; il est votre meilleur allié pour démarrer cette nouvelle dynamique.